پری ایمپلنت پس گستر (RPI) یک ضایعه پری اپیکال می باشد که پس از قرار دادن ایمپلنت دندان توسعه پیدا می کند، در حالی که تاج ایمپلنت دندانی به طور کامل با استخوان فک پیوند برقرار کرده است . پری ایمپلنت دندان در ابتدا در سال 1992 توسط McAllister و همکاران او دیده شد. آنها دو مورد از RPI را که بواسطه باکتری درون حفره ایجاد شده بودند، را شرح دادند.
در سال 1993، سوسمن و موس آن را با عنوان osteomyelitis موضعی به علت آسیب اندودنتیک تعریف کردند. در سال 1995، ریسر و نوین آن را به عنوان "ضایعه پری اپیکال ایمپلنت فعال" توصیف کردند. در سال 1998 Piattelli و همکاران، او، یک ایمپلنت را که به علت رادیولوسنسی پری اپیکال برداشته شده بود را از لحاظ بافت شناسی مورد بررسی قرار دادند.
آنها حضور استخوان نکروتیک در داخل حفره antirotational و کانیزدایی استخوان اسفنجی را کشف کردند. Esposito و همکاران او در سال 1998، دریافتند که قرار دادن ایمپلنت دندان در یک سایت آلوده ، یک عامل بسیار مهم عدم موفقیت ایمپلنت دندانی است.
علل RPI به آنهایی که در زمان جایگذاری ایمپلنت دندان رخ می دهد و آنهایی که به علت یک بیماری از پیش موجود رخ می دهد تقسیم می شوند (جدول 1). علاوه بر این، یک عفونت مرتبط با اچ آی وی نیز به عنوان یک عامل RPI ذکر شده است.
|
جدول 1 عوامل زمینه ای RPI
در زمان قرار دادن ایمپلنت |
بیماری از پیش موجود مربوط به یک دندان |
|
(1) آلودگی بستر جراحی |
(1) پاتولوژی اندودنتیک مرتبط با یک دندان استخراج شده |
|
(2) گرمای و یا فشرده سازی بیش از حد در طول قرار دادن ایمپلنت |
(2) باقی ماندن انتهای ریشه |
|
(3) حضور بقایای دندان |
(3) بیماری استخوان |
|
(4) استئوتومی بیش از حد گسترش یافته |
(4) دندان مجاور با رادیولوسنسی پری اپیکال |
|
(5) حضور یک جسم خارجی |
(5) سلول های باقی مانده از یک کیست یا گرانولوما |
|
(6) بارگذاری زود هنگام که منجر به شکست های ریز در استخوان میشود |
|
مطالعات نشان می دهند که زمان شروع علائم از 1 هفته پس از قرار دادن ایمپلنت، تا 4 سال بعد است. این علائم شامل حضور یک تراکت فیستول، درد و تورم است. حضور یک تراکت فیستول بالاترین شیوع را نشان می دهد (65.6٪).
ایمپلنت های فک بالا (78٪) در مقایسه با فک پایین (18٪) بیشتر در معرض RPI هستند. ریسرر و نوین این را ناشی از فراوانی بالاتر کیست ریشه ای در فک بالا می دانند. باسکار، فراوانی بالاتر کیست ریشه ای در فک بالا را با اپیتلیال Malassez، که به نظر می رسد در فک بالا بیش از فک پایین است، مرتبط می داند.
هدف از این گزارش موردی، ارائه مدیریت RPI در اولین دندان آسیای بزرگ در فک بالا، 2 سال پس از قرارگیری ایمپلنت بود. انتهای ایمپلنت در نزدیکی رادیولوسنسی پری اپیکال دندان #3 در سال 2013 بود. ایمپلنت آسیب دیده با استفاده از ترکیبی از دستگاه ساب پاشی، Er ،Cr: YSGG لیزر و بازسازی هدایت شده استخوان (GBR) درمان شد.
آزمایش ایمپلنت دندان
یک پیر مرد قفقازی که در کهنسالی که ایمپلنت دندان انجام داده است و غیرسیگاری، ASA II با سابقه فشار خون بالا است در سال 2016 به درمانگاه دانشگاه علوم بهداشت تگزاس در هوستون مراجعه کرد. شکایت اصلی وی این بود که در اطراف ایمپلنت دندان کره ای او، آبسه وجود دارد ." به بیمار، کلیندامایسین 300 میلی گرم برای یک هفته تجویز شد. یک تخلیه فیستول در محل ایمپلنت دندان #3 ، با اندازه حدود 3 × 3 میلی متر وجود داشت. ارزیابی جامع رادیوگرافی انجام شد. بیمار در مراقبت از دهان بسیار دقیق بود و جابجایی وجود نداشت و بیوتیپ لثه ضخیم بود. اندازه حفره پریودنتال در اطراف ایمپلنت ≤4 میلی متر بود. تشخیص ما، RPI مربوط به ایمپلنت در ناحیه دندان # 3 بود.
دندان # 3، سابقه رادیلوسنسی پری اپیکال در سال 2013 ، در ریشه باکال میانی ( شکل 1 )، با اندازه ~ 5.4 × 8.7 میلی متر داشت ( شکل 2 ). بدشکلى ریج کلاس I (Seibert) در دیواره باکال # 3 دیده شده است. پس از فلپ، یک روزنه نفوذ در دیوار باکال در انتهای ریشه دندان باکال میانی (مزیوباکال ) ایجادشد. دندان برش داده شده و خارج شد و دبریمان کامل سوکت انجام شد. آزمایش Valsava انجام شد تا احتمال ارتباط با حفره سینوس مشخص شود. آلوگرافت استخوان خشک شده توسط فریز (FDBA)، یک غشای کلاژن و یک غشاء PTFE چگالی بالای غیر قابل جذب برای حفظ ریج و پیوند از صفحه باکال منطقه # 3 مورد استفاده قرار گرفت (شکل ( 3-5 ). رادیوگرافی پری اپیکال با راهنمای جراحی قبل از قرار دادن ایمپلنت انجام شد، و هیچ آسیبی مشاهده نشد (شکل 6). استئوتومی ایمپلنت با استفاده از تکنیک osteotome sinus floor elevation تهیه شد. ایمپلنت زیمر TSV 4.7 × 11.5 میلیمتر (Zimmer Biomet، Palm Beach Gardens، FL) کاشته شد. شیوه جراحی و ترمیمی مشابهی برای سایت 2 مورد استفاده قرار گرفت ( شکل 11 ).
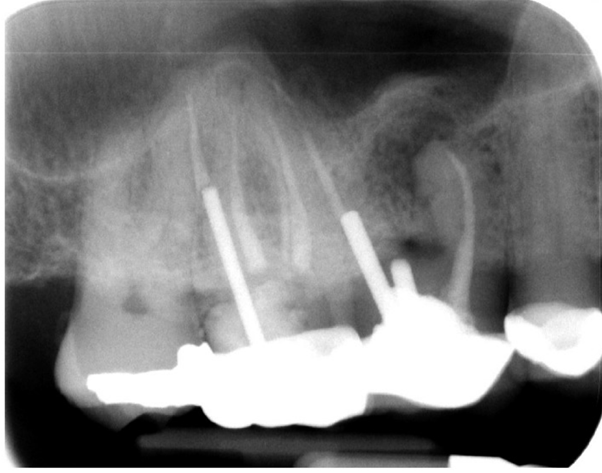
شکل 1. رادیوگرافی دندان # 3 نشان دهنده رادیولوسنسی پری اپیکال در ریشه بوکال میانی است
مطالب مرتبط: قیمت ایمپلنت دندان
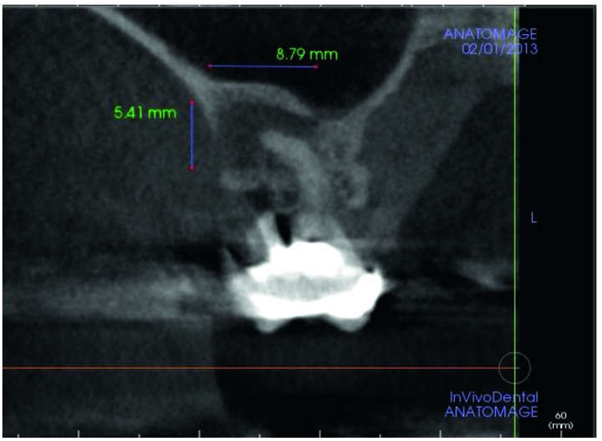
شکل 2. CT دندان # 3 در سال 2013 نشان دهنده رادیولوسنسی پری اپیکال در ریشه باکال میانی بود ( ~ 5.4 × 8.8 میلی متر).
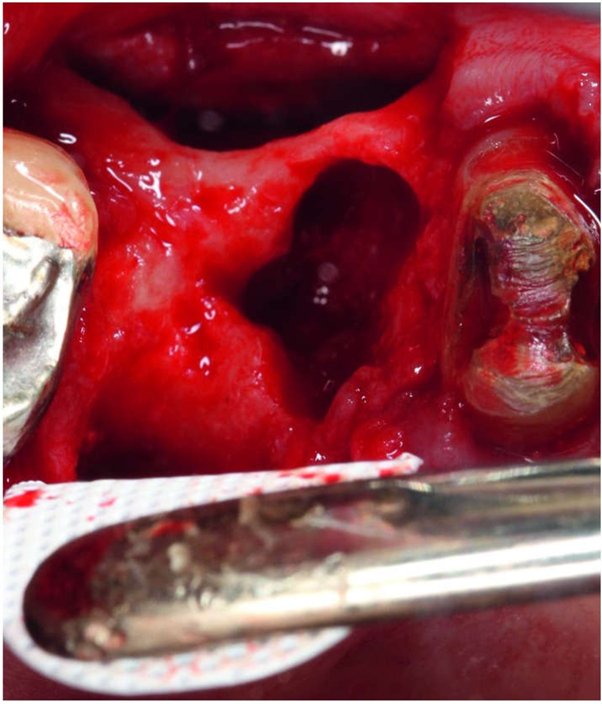
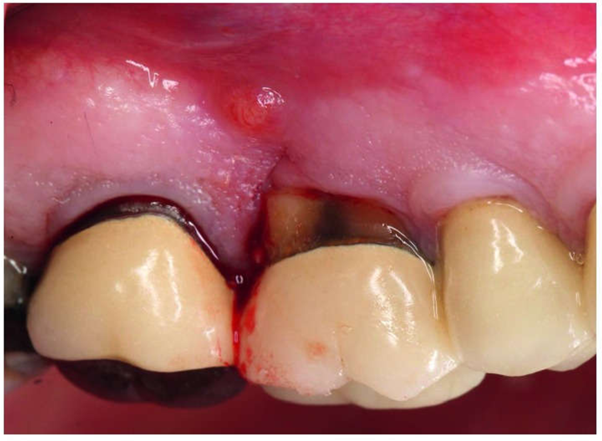
شکل 3. تصویر دندان 3 در زمان استخراج دندان. فیستول در سطح دیستال # 3 دیده می شود.
مطالب مرتبط: مراحل ایمپلنت دندان
شکل 4. تصویر سایت استخراج # 3. صفحه باکال، نقص افقی را نشان داد. غشاء PTFE چگالی بالای غیر قابل جذب بر قسمت رو به زبان # 3 قرار داده شد.
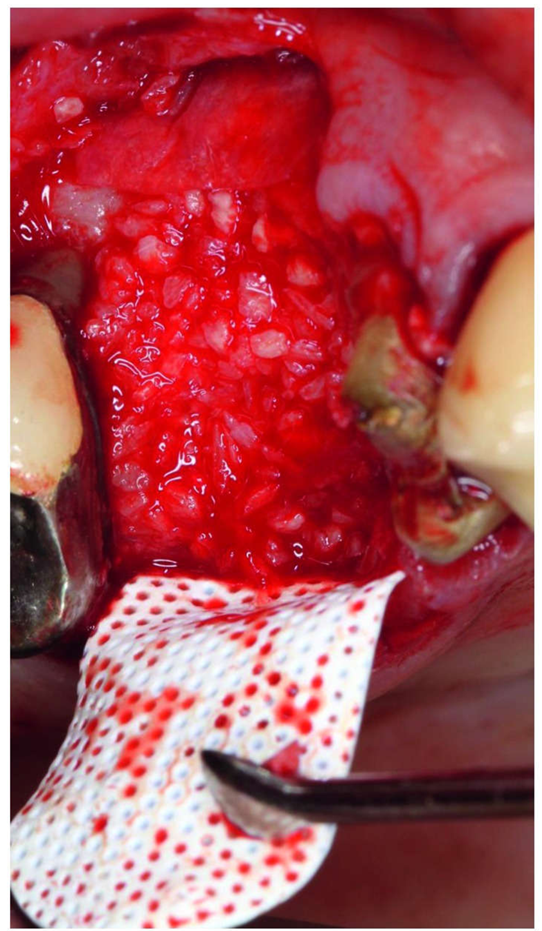
شکل 5. غشاء کلاژن بر روی قسمت باکال قرار داده شده است تا صفحه باکال پیوندی را بپوشاند . غشاء PTFE چگالی بالای غیر قابل جذب بر قسمت رو به زبان قرار داده شد تا سوکت پیوندی را بپوشاند.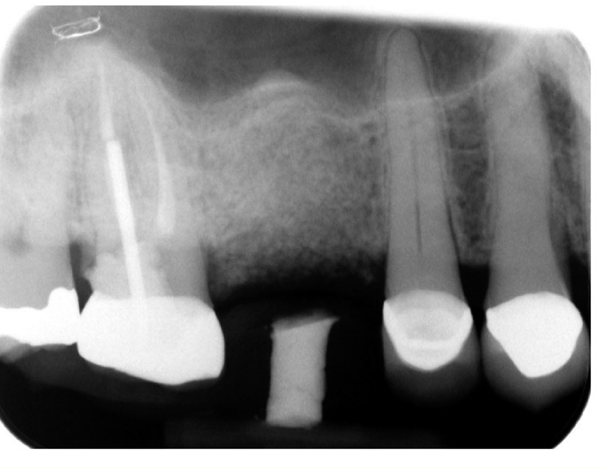
شکل 6.رادیوگرافی پری اپیکال، 3 ماه پس از کشیدن استخوان و حفظ ریج ، نشانه ای از آسیب نشان نمی دهد.
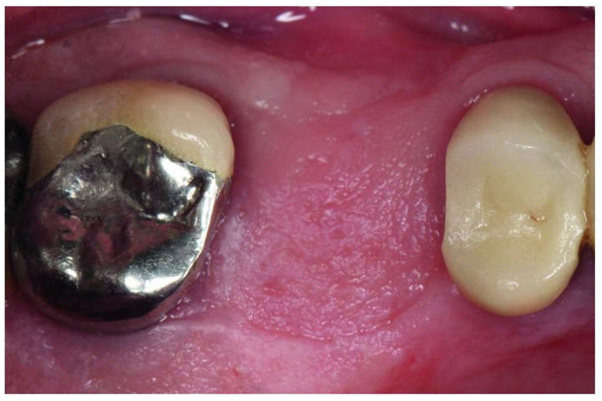
شکل 7. سایت # 3، 3 ماه بعد از حفظ ریج، اپیتلیال کامل را نشان داد.
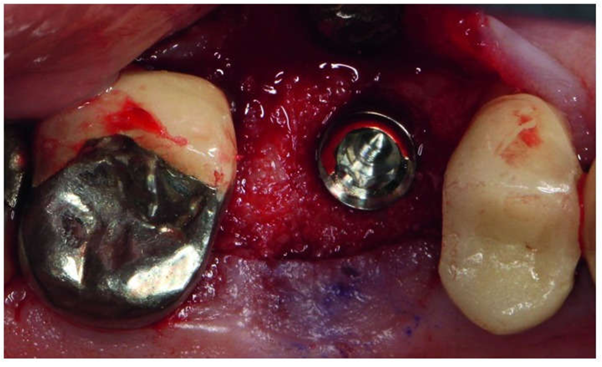
شکل 8. ایمپلنت 4.7 / 11 میلی متر در محل # 3 با استفاده از روش osteotome sinus floor elevation قرار داده شد.
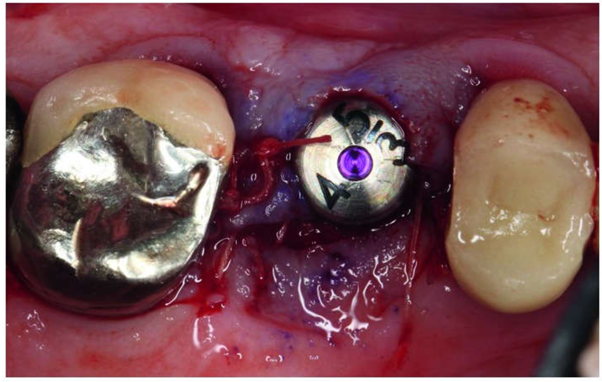
شکل 9. یک ابوتمنت با گشتاور 35 نیوتن بر سانتی متر نصب شد. این سایت با سه بخیه، بخیه زده شد.
مطالب مرتبط: ایمپلنت دیجیتال
شکل 10. رادیوگرافی پری اپیکال پس از قرارگیری ایمپلنت. تراکم استخوان اپیکال به علت استفاده از تکنیک osteotome sinus floor elevation ، در ایمپلنت #3 برجسته می باشد. در میانه #2 ، یک فساد عمیق غیر قابل برگشت مشاهده شد.
شکل 11
استخراج دندان، حفظ ریج و قرار دادن ایمپلنت ، به خوبی برای دندان # 2 انجام شد. در ارزیابی رادیوگرافی و بالینی ایمپلنت # 3 ، علائم عفونت یا التهاب مشاهده نشد .
مدیریت نمونه ایمپلنت آزمایشی
بیمار درسال جولای 2016 برای انجام عمل جراحی دبریدمان ایمپلنت امریکایی همراه با فیستول تخلیه نشده ( شکل 12 ) مراجعه کرد. بیمار مزایا و خطرات روش جراحی را کاملا درک کرده و فرم رضایت را امضا کرد. سایت # 3 دارای ~ 5.5 میلی متر عدم تراکم استخوان در اطراف انتهای ریشه تیتانیومی ایمپلنت بود ( شکل 13 ). این محل به صورت محلی بی حس شد . برش Intrasulcular از # 2-4 با یک برش عمودی در زاویه خط میانی (مزیال) # 4 انجام شد. پس از ایجاد فلپ با ضخامت کامل، حفره ای 2 × 2 میلیمتر و با عمق 7 میلیمتر در اطراف انتهای ایمپلنت # 3 ( شکل 14 ) مشاهده شد. بافت التيامى فیبری در قسمت های مزیال ، پلیتال و دیستال ایمپلنت قرار داشت. نقص استخوان با استفاده از کورتز Gracey برطرف شد. هیچ ارتباطی با سینوس ماگزیلار (فک بالا) یافت نشد. سطح ایمپلنت در ابتدا با استفاده از یک دستگاه ساب پاشی با پودر گلیسین آمینو اسید ، و با اجتناب از تماس مستقیم با سطح ایمپلنت ضد عفونی شد و مقادیر زیاد محلول نمک استریل برای حذف پودر از سطح ایمپلنت و نقص استخوانی ( شکل 15 ) استفاده می شود. پس از آن ، هفت دندانه ایمپلنت آشکار شد ( شکل 16 ). قبل از اولین اعمال لیزر، بیمار و کارکنان طبق قوانین اداره غذا و داروی ایالات متحده عینک های محافظ ویژه را پوشیدند . ضد عفونی سطح ایمپلنت با استفاده از لیزر Er، Cr: YSGG (با طول موج 2780 نانومتر) 25 هرتز ،W 1.5 با نوک فیبری شعاعی (500 μm,RFPT5-14 mm,Biolase
Technology, Irvine, CA) ( شکل 17 ) ادامه یافت. نوک لیزر عمود بر سطح ایمپلنت و 5 میلیمتر از سطح ایمپلنت فاصله دارد. این منطقه با آب نمک شستشو داده می شود و مراحل تکرار می شود (دستگاه ساب پاشی، شتشو با اب نمک و لیزر Er ، Cr: YSGG ). هر تابش لیزر تقریبا به مدت 2 دقیقه طول می کشد. سوراخهای کورتیکال ایجاد می شود و FDBA در اطراف انتهای ایمپلنت قرار داده می شود، و با غشای کلاژن (شکل 18 و 19 ) پوشیده می شود. فلپ با نخ های تک رشته ای غیر قابل جذب 4-0، بخیه می شود. آموکسی سیلین 500 میلی گرم سه بار در روز برای یک هفته ، کدئین / استامینوفن 30 میلی گرم / 300 میلی گرم هر 6 ساعت برای کنترل درد تجویز شد و کلرهگزیدین 12/12 درصد دو بار در روز غرغره می شود. پس از عمل ، قرار ملاقات های دو هفته ای گذاشته می شود، تا زمانی که در هفته 4 ، بخیه ها برداشته شود. پس از مرحله اولیه بهبودی، بیمار به مدت 12 ماه ، برای ارزیابی بالینی محل جراحی و ارزیابی رادیوگرافی به طور ماهانه به بیمارستان مراجعه می کرد. هیچ نشانه ای از عفونت و التهاب وجود نداشت. رادیوگرافی پری اپیکال پس از عمل از 6 تا 13 ماه، نشان دهنده افزایش تراکم استخوانی در اطراف انتهای ایمپلنت است (شکل 20 و 21 ). تصویر داخل دهانی، 13 ماه پس از عمل، نشانه ای از آسیب در اطراف ایمپلنت نشان نداد ( شکل 22 ).
نرخ شکست ایمپلنت دندان
شکست ایمپلنت ها به علت عفونت باکتریایی مشابه پریودنتیت مزمن است. بنابراین، برداشتن بیوفیلم یک پیش شرط لازم برای درمان موفقیت آمیز خواهد بود. برای جلوگیری از عدم osseointegration، رادیولوسنسی اطراف ایمپلنت باید فورا مورد بررسی قرار گیرد.
ریسر و نوین یک سیستم طبقه بندی برای ضایعه پری اپیکال ایمپلنت را پیشنهاد دادند ( "آلوده" یا "غیرفعال" ) . آنها جراحی را برای نوع آلوده و نظارت را برای نوع غیر فعال آن پیشنهاد کردند. اخیرا یک طبقه بندی جدید برای RPI همراه با ارایه استراتژی های درمان برای هر طبقه پیشنهاد شده است. این طبقه بندی دارای 4 طبقه است. طبقه 1 زمانی است که قرار دادن ایمپلنت باعث تخریب دندانهای مجاور شده است. طبقه 2 زمانی است که انتهای ایمپلنت با یک ضایعه مداوم پری اپیکال در یک دندان یا ایمپلنت مجاور آلوده می شود .
طبقه 3 زمانی است که انتهای تاج ایمپلنت ، خارج از قسمت آلوئولار قرار می گیرد. طبقه 4 زمانی است که انتهای روکش دندان ایمپلنت شده به علت آلودگی ناشی از مواد باقی مانده در محل قرارگیری، دچار ضایعه اپیکال ایمپلنت می شود. مورد ما در اینجا متعلق به طبقه 4 است. درمان این طبقه ، جراحی دبریدمان محل ایمپلنت همراه با پیوند است . مورد ما مطابق با درمان پیشنهاد شده می باشد.
تا به امروز هیچ توافقی برای درمان RPI وجود نداشته است؛ بنابراین، درمان ها عمدتا مبتنی بر تجربه است. رووناوس و همکاران او ، براساس ارزیابی سیستماتیک پرونده های بالینی، نشان دادند که تنها استفاده از آنتی بیوتیکها برای درمان ضایعات پری اپیکال ایمپلنت موفقیت آمیز نیست . استفاده از دستگاه ساب پاشی براي درمان پري ايمپلنت در مقايسه با دبريدمان مكانيكي، نتايج بهتري را در كاهش BOP پس از 12 ماه نشان داد ( 23 ). استفاده از سایش پودر- هوا به نظر می رسد یک روش مناسب برای ضدعفونی سطوح ایمپلنت بوده و برای حذف بیوفیلم پلاک نیز بسیار موفقیت آمیز است . با این وجود، این درمان خطر آمفیزم را افزایش می دهد . حفظ یکپارچگی سطح ایمپلنت نیز ضروری است اگر چه Ayangco و همکاران ادعا کرد ه اند که خراشیدگی در طی عمل جراحی مهم نیست .
متخصص ایمپنت، لمینت و کامپوزیت دندان و همکاران دندانپزشک او در کلینیک دندانپزشکی یک مطالعه موردی روی یک بیمار دهان و دندان دارای ایمپلنت در شکل 10 انجام دادند. دندانهای #9, 10 دارای ضایعات پری اپیکال بودند و تحت درمان اندودونتیک قرار گرفتند . دندان 10 به دلیل شکستگی خارج شد و یک ایمپلنت فوری در آن قرار داده شد. چهار ماه پس از این عمل، با بررسیرادیوگرافی و بالینی، ایمپلنت دارای RPI تشخیص داده شد . محل ایمپلنت با جراحی دبریدمان و قرار دادن استخوان گاوی و فیبرین غنی از پلاکت درمان شد. این مطالعه برای 12 ماه دنبال شد. ضایعه پری اپیکال اطراف انتهای ایمپلنت در قسمت دیستال از بین رفته بود، در حالی که بر روی قسمت میانی، ضایعه هنوز هم وجود داشت .
Quaranta و همکاران او گزارش مشابهی از یک ایمپلنت که بلافاصله کاشته شده بود ، ارائه کرده اند . این ایمپلنت دندان در موقعیت پرمولر # 13کاشته شد، اما اطلاعات بیشتر و تصاویر رادیوگرافی را ارایه نداده اند. سه ماه پس از قرار دادن ایمپلنت ، RPI (علائم رادیوگرافی و بالینی) مشاهده شد. این سایت با جراحی برداشته شده بود و بدون افزودن مواد پیوندی، یک غشای پریکاردیوم روی آن، قرار داده شد. پنج سال پس از عمل، هیچ علائم رادیوگرافی یا بالینی آسیب باقی نمانده بود و استخوان جدیدی در اطراف ایمپلنت مشاهده می شد .
عطا الله و همکاران او یک مورد را بررسی کردند که تحت درمان اندودنتیک دندان #9 قرار داشت و دارای جابجایی کلاس III، با ضایعه پری اپیکال بود . محققان عمل خارج کردن و حفظ ریج را با ترکیبی از استخوان گاوی و استخوان اتوژن انجام دادند. شش ماه بعد، یک ایمپلنت موفق در محل #9 قرار گرفت. دو ماه پس از قرارگیری ایمپلنت، بیمار با تراکت سینوسی بین #9 تا #10 و یک ضایعه پری اپیکال در اطراف # 9 بود. ایمپلنت # 9 دارای RPI تشخیص داده شد و دندان # 10 سالم بود. این سایت با جراحی برداشته شد و استخوان های گاوی با غشای کلاژن در آن قرار گرفت. سه ماه پس از عمل، هیچ نشانه ای از آسیب پری اپیکال مشاهده نشد . اطلاعات بیشتری پس از سه ماه اول پس از عمل، ارایه نشده .
گزارش های موردی نشان داد که پس از قرار دادن ایمپلنت فوری در یک منطقه آلوده ، RPI بوجود می آید . بنابراین، زمانی که دندان کشیده شده دچار پری اپیکال باشد، حفظ ریج به نظر می رسد یک رویکرد مطمئن تری تر باشد،. با این حال، مانند مورد ما، این ایمپلنت ها دارای RPI تشخیص داده شدند، حتی اگر حفظ ریج قبل از قرار دادن ایمپلنت صورت گرفته باشد. آپیسکتومی ایمپلنت در دو گزارش موردی توسط Dahlin و همکارا نش پیشنهاد شده است. پیگیری هر دو مورد، نشان دهنده بهبود و عدم وجود علائم بالینی است Quirynen و همکاران او پیشنهاد می کنند که آپیسکتومی ایمپلنت برای درمان RPI مورد نیاز نیست . برای به دست آوردن بازسازی کامل استخوان در اطراف پری ایمپلنت، استفاده از مواد تقویتی لازم است. استفاده همزمان GBR پس از ضدعفوني كردن ايمپلنت، باعث تعدیل لخته شدن خون و حفظ فضا مي شود. میزان بقای ایمپلنت های با ضایعات پری اپیکال که به طور موفقیت آمیز درمان شده اند، از 4 ماه تا 7 سال پس از عمل75٪ است .
انواع مختلف لیزرها در جراحی ایمپلنت و دندانپزشکی در طول موجهای مختلف مانند دی اکسید کربن (CO 2 ) دیود (810 تا 980 نانومتر)؛ نئودیمیم آلاییده شده: ایتریم، آلومینیوم و گارنت ( Nd : YAG )؛ اربیوم آلاییده شده: ایتریم، آلومینیوم و گارنت ( Er: YAG )؛ و اربیوم، کروم آلاییده شده: ایتریم، اسکاندیم، گالیم و گارنت ( Er، Cr: YSGG ) موجود است . در طول استفاده از آنها، توصیه می شود که ایمپلنت را بیش از حد گرم نکنید که می تواند یکپارچگی سطح ایمپلنت را به خطر بیاندازد. لیزر Er، Cr: YSGG بافت را از طریق یک فرایند هیدروکینتیک ببرد و می تواند به صورت شعاعی و پریودنتال و با انرژی تا 2.5 وات کار کند. این لیزر، درجه حرارت سطح را زیاد افزایش نمی دهد. علاوه بر این، با موفقیت بیوفیلم پلاک را از روی سطوح پاک می کند .
Azzeh، در یک گزارش موردی روی پری ایمپلنت نشان داد که استفاده از لیزر Er، Cr: YSGG عمل جراحی استخوان اطراف ایمپلنت را ممکن می سازد. در این گزارش موردی ، لیزر برای ایجاد فلپ، و همچنین سوراخهای کورتیکال استفاده شده است. نتایج آنها با نتایج بالینی ما قابل مقایسه بود، بازسازی استخوان فک بدون هیچ گونه عارضه ای انجام شده و رضایت بیمار در سطح بالایی بود . Falaki و همکاران او از Er ، Cr: YSGG برای مدیریت بدون جراحی پری ایمپلنت استفاده کردند. آنها 28 ایمپلنت را با میانگین PD برابر با (SD=1.48)6.64 میلیمتر درمان کردند. شش ماه پس از درمان، PD به 7/7 ± 97/2 میلیمتر کاهش یافت و BOP به طور معنی داری نسبت به مقادیر پایه کاهش یافت . مانندEr ، Cr: YSGG ، استفاده از لیزر CO2 از آسیب سطحی ایمپلنت و درجه حرارت بالا در سطوح جلوگیری می کند. برعکس، استفاده از لیزر Nd: YAG می تواند منجر به اثرات مضر و ذوب شدن سطح ایمپلنت به دلیل گرمای بیش از حد شود به این دلیل که اشعه آن توسط سطح ایمپلنت جذب می شود .
شوارتز و همکاران او Er:YAG را با دبریدمان مکانیکی با کلرهگزیدین، در مورد پری ایمپلنت متوسط و پیشرفته طی یک مطالعه بالینی کنترل شده مقایسه کردند . نتایج به دست آمده از نظر کاهش PD و CAL طی 12 ماه، قابل توجه نبود. جالب ترین نتیجه این مطالعه این است که 12 ماه پس از عمل، تمام بیماران از مطالعه خارج شدند و درمان لیزری و GBR دریافت کردند. دلیل آن ، BOP افزایش یافته پس از طی 12 ماه بود.
این گزارش، اولین مورد برای بررسی استفاده همزمان از دستگاه ساب پاشی ، Er ، Cr: YSGG و GBR برای درمان RPI است. ایمپلنت # 3 یک سال پس از کشیدن دندان # 3 و حفظ ریج، کاشته شد. ایمپلنت با توجه به نیازهای ترمیمی این سایت، کاشته شد. با این حال، انتهای ایمپلنت در محل رادیولوسنسی پری اپیکال ریشه بوکال میانی دندان # 3 قرار گرفته است . اگرچه هیچ نشانه ای از عفونت یا التهاب در محل قبل و بعد از قرارگیری ایمپلنت وجود نداشت، بعد از دو سال از کاشت ایمپلنت در تهران، RPI دیده شد. دالین و همکاران با توجه به سطح زبر ایمپلنت، دبریدمان تهاجمی تری را پیشنهاد داده اند. ایمپلنت با سطوح زبر، محیطی ایجاد می کند که در آن، RPI یا پری ایمپلنت بیشتری رخ می دهد. درمان ما مطابق با این پیشنهاد ، و با استفاده از یک دستگاه ساب پاشی و Er ، Cr: YSGG بود. هدف از رویکرد ما، با توجه به دسترسی محدود به جراحی، این بود که پس از پایان مرحله جراحی دبریدمان، باکتری در سطح ایمپلنت وجود نداشته باشد . استفاده از GBR به منظور تعدیل لخته شدن خون و حفظ فضایی برای تسهیل بازسازی استخوان در اطراف ایمپلنت بود. نتایج ما همچنین نشان داد که استخوان در اطراف انتهای ایمپلنت شکل گرفته، و علائم آسیبی در ارزیابی رادیوگرافی و بالینی در طی 13 ماه پیگیری، مشاهده نشد. برای ارائه شواهد مطمئن تر در مورد این روش جراحی ترکیبی، پیگیری های بالینی و رادیوگرافی بیشتری مورد نیاز است.
5. نتیجه گیری ها
هدف این مطالعه بررسی RPI در هنگام قرار دادن ایمپلنت در یک سایت آلوده بود. RPI از طریق یک روش جراحی با استفاده از یک دستگاه ساب پاشی ، Er ، Cr: YSGG و GBR درمان شد . این سایت به مدت 13 ماه تحت نظارت قرار گرفت و تراکم استخوانی آن افزایش یافته است.
مطالب مرتبط: ایمپلنت فوری